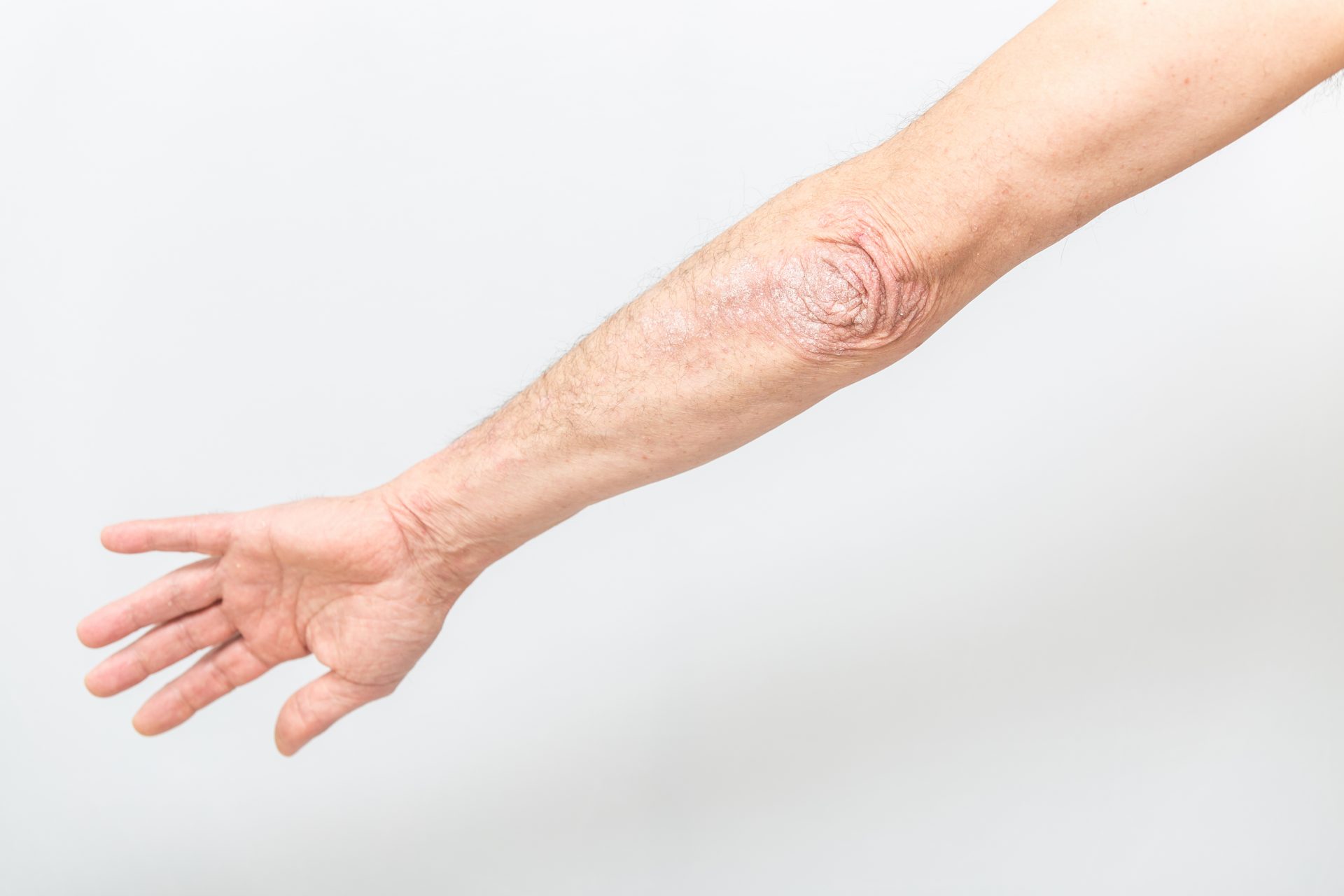
Ο μήνας Οκτώβριος είναι αφιερωμένος στην Ψωρίαση.
Η ψωρίαση είναι μια χρόνια φλεγμονώδης υποτροπιάζουσα δερματική νόσος που επηρεάζει το 2-3% του παγκόσμιου πληθυσμού και χαρακτηρίζεται από κόκκινες κηλίδες δέρματος που καλύπτονται από αργυρόχροες φολίδες και προκαλούν κνησμό.
Η νόσος επηρεάζει και τα δύο φύλα και μπορεί να εμφανιστεί σε οποιαδήποτε ηλικία, είναι όμως πιο σπάνια η εμφάνισή της σε παιδιά και συναντάται κυρίως σε ενήλικες στην ηλικία των 20-35 ετών. Υπολογίζεται ότι περίπου 125.000.000 ασθενείς παγκοσμίως νοσούν, ενώ στη χώρα μας πάνω από 200.000 άτομα έχουν ψωρίαση.
Η ψωρίαση δεν είναι μεταδοτική και δεν μπορεί να μεταδοθεί από επαφή από άτομο σε άτομο. Είναι μια νόσος του ανοσοποιητικού συστήματος και προκαλείται από χρόνια φλεγμονή του δέρματος η οποία επιταχύνει τη διαδικασία παραγωγής επιδερμικών κυττάρων (κερατινοκυττάρων).
Για να κατανοήσουμε καλύτερα την ψωρίαση αναφέρουμε ότι κανονικά τα δερματικά κύτταρα μετακινούνται σταδιακά προς την επιφάνεια του δέρματος, ακολουθώντας έναν κύκλο 28 ημερών και στη συνέχεια αποπίπτουν.
Στους ψωριασικούς ασθενείς παρατηρείται διαταραχή του φυσιολογικού κύκλου των κυττάρων μέσω ανοσολογικών μηχανισμών που οδηγεί σε υπέρ-πολλαπλασιασμό τους και συγκέντρωσή τους στην επιφάνεια του δέρματος μέσα σε λίγες ημέρες. Αυτό έχει ως αποτέλεσμα τα πλεονάζοντα κύτταρα να μην αποπίπτουν φυσιολογικά και να σχηματίζουν τις χαρακτηριστικές “ψωριασικές πλάκες”.
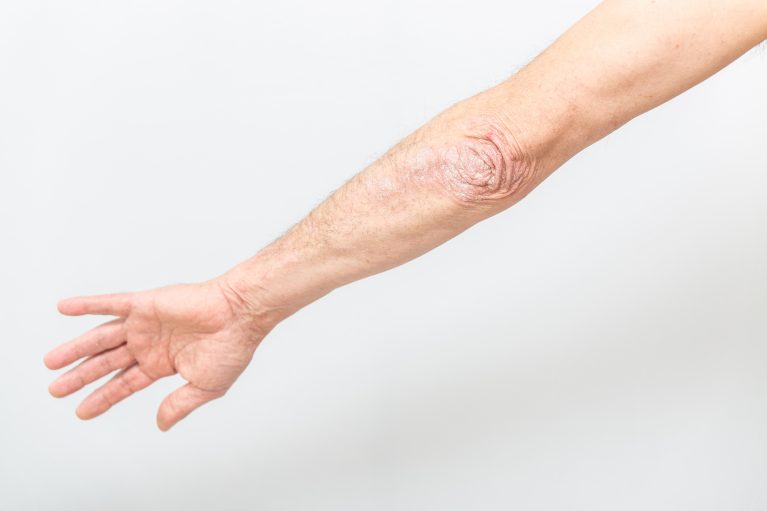
Κλινική εικόνα
Η κλινική εικόνα της ψωρίασης ποικίλλει σε μεγάλο βαθμό και σε έκταση και μπορεί να εμφανίζει από μικρές δερματικές εκδηλώσεις μέχρι και γενικευμένη κάλυψη των επιφανειών του σώματος.
Υπάρχουν διάφορες μορφές ψωρίασης, η πιο κοινή είναι η ψωρίαση κατά πλάκας που εμφανίζεται στην πλειοψηφία των ασθενών και χαρακτηρίζεται από «ψωριασικές πλάκες», ερυθρές πλάκες δέρματος σαφώς περιγεγραμμένες που καλύπτονται από αργυρόχροα λέπια. Οι ψωριασικές πλάκες εντοπίζονται συνήθως συμμετρικά, σε σημεία του δέρματος που υπόκεινται σε τριβή, συχνότερα στους αγκώνες και τα γόνατα, τον κορμό ή/και το τριχωτό της κεφαλής, και συνήθως προκαλούν κνησμό.
Άλλες μορφές ψωρίασης είναι η σταγονοειδής ψωρίαση που χαρακτηρίζεται από μικρές, μεμονωμένες διάχυτες σταγονοειδείς πλάκες στο δέρμα, συναντάται συχνά σε παιδιά και ακολουθεί στρεπτοκοκκική λοίμωξη (φαρυγγοαμυγδαλίτιδα) και η φλυκταινώδης ψωρίαση που εμφανίζεται συνήθως σε πέλματα και παλάμες και χαρακτηρίζεται από πυώδεις φυσαλίδες (φλύκταινες), κ.ά.
Η ψωρίαση μπορεί να προσβάλλει περιοχές, όπως το τριχωτό της κεφαλής, τα νύχια, τα γεννητικά όργανα, τις μασχαλιαίες και μηρογεννητικές πτυχές αλλά και πέλματα και παλάμες. Η νόσος μπορεί εκτός από το δέρμα να προσβάλλει και τις αρθρώσεις της σπονδυλικής στήλης, αλλά και άλλες, όπως αυτές των άκρων, με συχνότερη αυτή του γόνατος. Η ψωριασική αρθρίτιδα χαρακτηρίζεται από χρόνια φλεγμονή, οίδημα και πόνο των προσβεβλημένων αρθρώσεων. Αν και οι περισσότεροι ασθενείς που παρουσιάζουν ψωριασική αρθρίτιδα έχουν διαγνωστεί στο παρελθόν με ψωρίαση δέρματος, σε ορισμένες περιπτώσεις η αρθρίτιδα μπορεί να εμφανιστεί πριν την δερματική εκδήλωση.
Αίτια και Παράγοντες Κινδύνου
Τα ακριβή αίτια της ψωρίασης δεν είναι ακόμη γνωστά, αλλά έχει αποδειχθεί ότι ορισμένοι παράγοντες παίζουν σημαντικό ρόλο, όπως η γενετική προδιάθεση, η παρουσία άλλων ασθενειών (συννοσηρότητες) και άλλοι παράγοντες κινδύνου. Υπάρχουν πολλοί ενδογενείς ή εξωγενείς παράγοντες που έχουν συσχετιστεί με την εμφάνιση της νόσου ή την έξαρση των συμπτωμάτων της.
Στους εκλυτικούς παράγοντες για την εμφάνιση, διατήρηση ή/και υποτροπή της ψωρίασης περιλαμβάνονται:
• άγχος, στρες / έντονη συναισθηματική κατάσταση
• αλκοόλ
• κάπνισμα
• μεταβολικά νοσήματα, διαβήτης, παχυσαρκία
• φάρμακα: β-αναστολείς (π.χ. προπανολόλη), λίθιο, χλωροκίνη, κ.ά.
• τραυματισμοί (τραυματισμός σε υγιή περιοχή δέρματος ενός ψωριασικού ασθενούς μπορεί να οδηγήσει σε εμφάνιση νέων ψωριασικών βλαβών)
• ερεθιστικές τοπικές θεραπείες
• περιβαλλοντικοί παράγοντες (υγρό, ψυχρό κλίμα)
• υπερβολική έκθεση στον ήλιο
• λοιμώξεις, συχνά από στρεπτόκοκκο (ρινοφαρυγγίτιδα, φαρυγγίτιδα)
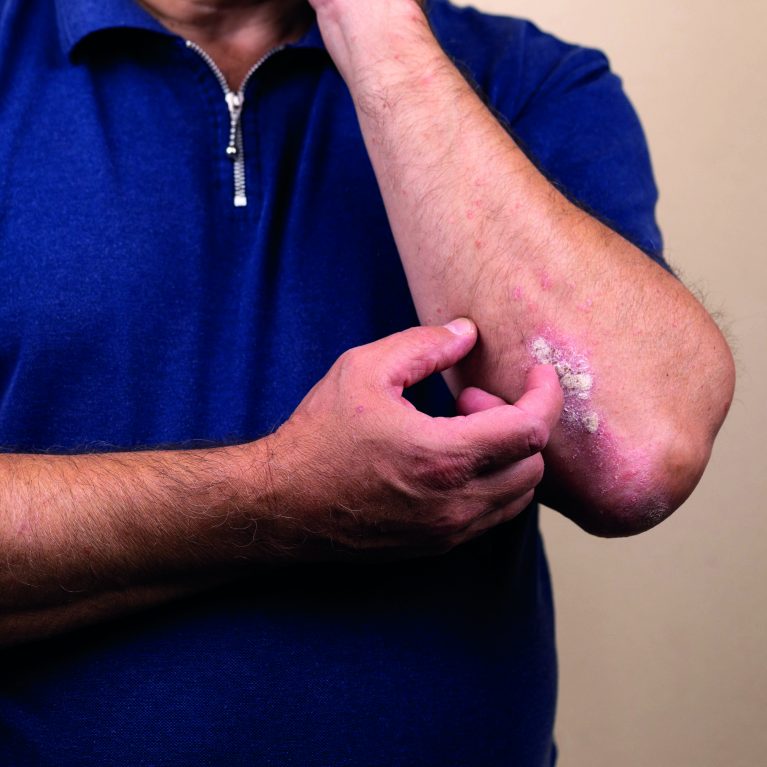
Τα τελευταία χρόνια έχει αποδειχθεί ότι η ψωρίαση είναι μια συστηματική φλεγμονώδης διαταραχή. Η μέτρια έως σοβαρή ψωρίαση συνδέεται συχνά με ανοσολογικές, φλεγμονώδεις, μεταβολικές και ψυχολογικές συννοσηρότητες. Καθώς η ψωρίαση προκαλεί χρόνια φλεγμονή, η φλεγμονή αυτή μπορεί να οδηγήσει και σε συστηματικές επιδράσεις και βλάβες στα αγγεία, αυξάνοντας έτσι τον κίνδυνο καρδιαγγειακών παθήσεων. Μελέτες συσχετίζουν επίσης την εμφάνιση της νόσου με τον σακχαρώδη διαβήτη, την παχυσαρκία και τα φλεγμονώδη νοσήματα του εντέρου.
Η ψωρίαση είναι ένα σοβαρό παγκόσμιο πρόβλημα με τεράστιο αντίκτυπο στη ζωή των ασθενών. Η ψυχολογική επιβάρυνση της μέτριας έως σοβαρής ψωρίασης είναι εξαιρετικά υψηλή και ευνοεί το άγχος, την κατάθλιψη, τον αυτοκτονικό ιδεασμό καθώς και τον ανθυγιεινό τρόπο ζωής, όπως την υπέρμετρη κατανάλωση αλκοόλ και το κάπνισμα. Σχεδόν το 30% των ασθενών υποφέρει από συμπτώματα κατάθλιψης και 10% από αυτούς λαμβάνουν αντικαταθλιπτικά φάρμακα. Επίσης 50% των ασθενών αντιμετωπίζουν σοβαρές διαταραχές, όπως άγχος, διαταραχές ύπνου και σεξουαλικές διαταραχές.
Είναι αξιοσημείωτο ότι η συναισθηματική επιβάρυνση δεν είναι απαραίτητα ανάλογη με την έκταση της νόσου. Ο κίνδυνος είναι υψηλότερος στις γυναίκες και σε ασθενείς κάτω των 31 ετών. Έχει αποδειχθεί ότι περισσότερο από το 80% των ασθενών αντιμετωπίζουν διακρίσεις στη ζωή τους και ότι τα κλινικά συμπτώματα επηρεάζουν την καθημερινότητα των ασθενών και τις προσωπικές τους σχέσεις, γεγονός που αναδεικνύει τη σημασία του αποτελεσματικού ελέγχου των συμπτωμάτων.
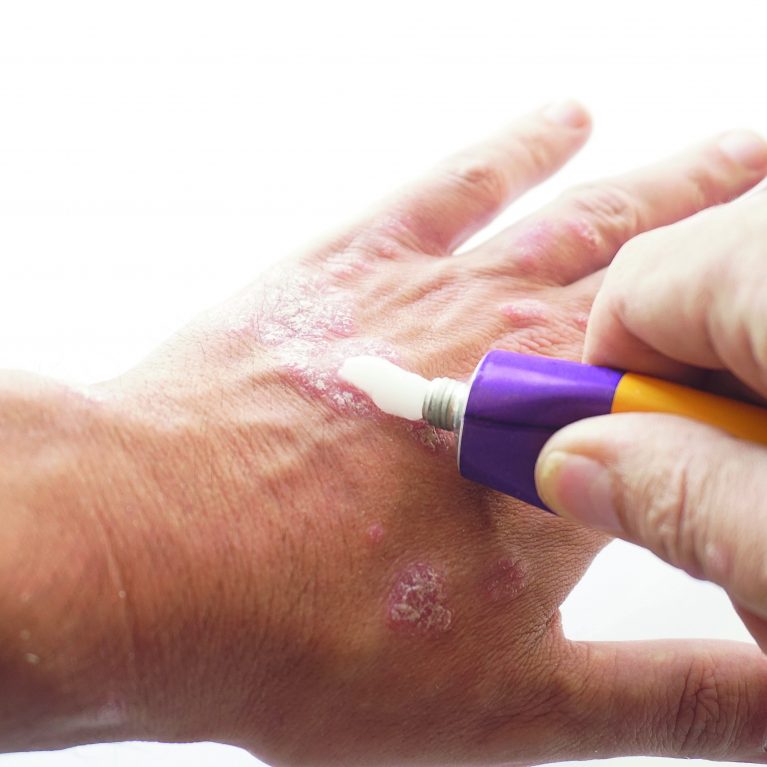
Αντιμετώπιση της ψωρίασης
Καθώς η ψωρίαση είναι μία χρόνια υποτροπιάζουσα νόσος, χωρίς οριστική θεραπεία, απαιτείται για την αντιμετώπισή της συστηματική τακτική παρακολούθηση των ασθενών και συχνά, ανάλογα με την έκταση και τη βαρύτητα της νόσου, δια βίου θεραπεία. Η ψωρίαση μπορεί πλέον να ελεγχθεί. Η καλύτερη κατανόηση της παθογένειας της ψωρίασης έχει οδηγήσει στο να έχουμε στη διάθεσή μας θεραπευτικές επιλογές υψηλής αποτελεσματικότητας, καλής ανοχής και ασφάλειας, κάτι που έχει εξελιχθεί ραγδαία τις τελευταίες δύο δεκαετίες.
Η θεραπεία της ψωρίασης που στοχεύει στον έλεγχο της φλεγμονής και στην επιβράδυνση του πολλαπλασιασμού των προσβεβλημένων κυττάρων του δέρματος είναι είτε τοπική, φωτοθεραπεία, συστηματική θεραπεία είτε και συνδυασμός αυτών σε μέτριας και σοβαρής μορφής νόσο.
Στην τοπική θεραπεία συγκαταλέγονται κρέμες, αλοιφές και λοσιόν δερματικής εφαρμογής (ενυδατικές, τοπικά κορτικοστεροειδή, ανάλογα της βιταμίνης D, κερατολυτικά/σαλικυλικό οξύ, διθρανόλη, κ.ά.). Η φωτοθεραπεία χρησιμοποιεί ακτίνες UVA και UVB με στόχο την επιβράδυνση της παραγωγής των προσβεβλημένων δερματικών κυττάρων και συμβάλλει σημαντικά στην αντιμετώπιση της νόσου σε συνδυασμό με άλλες θεραπείες.
Η μέτριας έως σοβαρής μορφής ψωρίαση αποτελεί ένδειξη για έναρξη συστηματικής θεραπείας. Ο αντίκτυπος της νόσου στην ποιότητα ζωής του ασθενούς είναι ένα ακόμη κριτήριο που επηρεάζει την απόφαση σχετικά με τη συστηματική θεραπευτική αγωγή.
Οι συστηματικές φαρμακευτικές θεραπείες είτε σε μορφή χαπιών για λήψη από το στόμα, είτε σε ενέσιμη μορφή περιλαμβάνουν κυρίως τις κλασικές συστηματικές αγωγές με μεθοτρεξάτη, κυκλοσπορίνη, ρετινοειδή, εστέρες φουμαρικού οξέος (δεν διατίθενται στην Ελλάδα), αλλά και τους νεότερους ενέσιμους βιολογικούς παράγοντες (Adalimumab, Etanercept, Ustekinumab, Secukinumab, κ.α.) και τον από του στόματος χορηγούμενο μικρομοριακό αναστολέα PDE4 Απρεμιλάστη. Οι νέες θεραπείες με τους βιολογικούς παράγοντες – πρωτότυπους και βιοομοειδείς – αποτελούν ένα σπουδαίο βήμα στη θεραπεία της χρόνιας αυτής νόσου.
Η θεραπευτική προσέγγιση της νόσου πρέπει να είναι εξατομικευμένη και εξαρτάται από την κλινική μορφή, τη βαρύτητα και έκταση της ψωρίασης, αλλά και την επίδραση στην ποιότητα ζωής του ασθενούς και την ύπαρξη συννοσηροτήτων. Η έγκαιρη διάγνωση των συστηματικών νοσημάτων και συννοσηροτήτων της ψωρίασης είναι ιδιαίτερα σημαντική, καθώς η αντιμετώπιση απαιτεί σε αυτές τις περιπτώσεις συνεργασία του δερματολόγου με ιατρούς όλων των εμπλεκόμενων ειδικοτήτων.
Δρ. Ιωάννα Ταμπούρη
Δερματολόγος Αφροδισιολόγος Ομίλου Affidea, Συνεργάτης CityMed
Διδάκτωρ Ιατρικής του Πανεπιστημίου “Eberhard Karls University of Tuebingen” της Γερμανίας
Βιβλιογραφία
1. Nast A, et al. S3 Guideline for the treatment of psoriasis vulgaris, update – Short version part 1 – Systemic treatment. J Dtsch Dermatol Ges. 2018 May;16(5):645-669
2. Boehncke WH, Schön MP. Psoriasis. Lancet. 2015 Sep 5;386(9997):983-94. Epub 2015 May 27
3. Armstrong AW, et al. Pathophysiology, Clinical Presentation, and Treatment of Psoriasis: A Review. JAMA. 2020 May 19;323(19):1945-1960
4. Boehncke WH et al. Systemic Inflammation and Cardiovascular Comorbidity in Psoriasis Patients: Causes and Consequences. Front Immunol. 2018 Apr 5;9: 579
5. Roszkiewicz M, et al. Environmental risk factors and epigenetic alternations in psoriasis. Ann Agric Environ Med. 2020 Sep 11;27(3):335-342
6. Επιστημονική Ομάδα Εργασίας Ψωρίασης, 2018
https://www.moh.gov.gr/articles/health/domes-kai-draseis-gia-thn-ygeia/kwdikopoihseis/therapeytika-prwtokolla-syntagografhshs